Chelyabinsk, Russian Federation
Ekaterinburg, Ekaterinburg, Russian Federation
Moskva, Moscow, Russian Federation
Subject. The depth of the overbite increases with age. With the loss of teeth secondary deformations of the dentition, dysfunctions, teeth wearing, periodontal disease and temporomandibular joint (TMJ) dysfunctions occurs, facial aesthetics is affected. The urgency of the topic depends on the high prevalence of anomaly and self-destruction of the orofacial system (OFS) with deep overbite in adults. The aim was to identify the factors of decompensation of the dentition in adults with deep overbite. Methodology. Clinical (questioning, examination, functional tests), anthropometric (photo analysis, casts’ analysis, Shimbachi index) methods and X-ray analysis(cephalometry, analysis of zonograms of TMJ, orthopantomography) were performed for 84 adult patients with deep overbite more than 3 mm (GRP) and Angle Class I or II. All patients were divided into 2 main groups according to the size of overjet: OG-1 ― 42 people with a normal overjet (2 ± 2 mm) between the incisors; OG-2 ― 42 people with an enlarged overjet (more than 4 mm). We used the MSUMD classification of malocclusion (1991). The results of the examination of the patients in 2 main groups were compared with each other and with the average structure of the OFS in patients with physiological occlusion. We have identified specific clinical, anthropometric, and radiological groups of symptoms of decompensation in OFS, which are common for adults with GRP. Conclusions. In adult patients with GRP the main factor of decompensation in OFS is lower jaw displacement. In the development of displacement of the lower jaw a few factors are important: transversal disproportion of the dentition; sagittal jaw disproportion; loss of posterior teeth. The loss of the teeth, the reduction of the interalveolar height and the associated functional and aesthetic problems are adaptive mechanisms for the displacement of the mandible.
temporomandibular joint, orofacial system, decompensation factors, deep overbite or deep bite, mandibular displacement
Введение
Для пациентов с глубоким резцовым перекрытием (ГРП) характерны развитие деформации зубоальвеолярных дуг, повышенная стираемость зубов, изменение тонуса жевательных мышц, нарушение соотношения элементов височно-нижнечелюстного сустава (ВНЧС). В результате могут возникать суставные и головные боли, шумовые явления в суставе при его движениях, нарушения движения нижней челюсти, травма слизистой оболочки неба [3, 6, 9, 11, 14, 15, 17, 18, 21, 23, 24]. Вследствие перегрузки и травмы пародонта в области резцов глубокое перекрытие усугубляется с возрастом, особенно при потере зубов [4, 7, 8, 10, 12, 13, 22].
Указанные симптомы приводят к снижению высоты окклюзии зубных рядов и в совокупности с возрастными изменениями мягких тканей лица неблагоприятно сказываются на лицевой эстетике [1, 2, 5, 16, 19, 20, 25].
Цель ― выявить факторы декомпенсации зубочелюстной системы при глубоком резцовом перекрытии у взрослых.
Материал и методы исследования
В работе представлено исследование 84 взрослых пациентов молодого и среднего возраста (по классификации ВОЗ) с ГРП (глубокая резцовая окклюзия, глубокая резцовая дизокклюзия). По размеру сагиттальной щели пациенты разделены на две основные группы по 42 человека: ОГ-1 (2±2 мм) и ОГ-2 (более 4 мм).
В ОГ-1 преобладали молодые пациенты от 18 до 25 лет с сохраненными зубными рядами и чаще всего с первой степенью ГРП и сохраненным контактом между резцами верхней и нижней челюстей, в ОГ-2 ― пациенты от 26 до 44 лет, период возрастных изменений прикуса и среднего возраста ― от 45 до 59 лет с множественной потерей боковых зубов, дистальным прикусом, второй и третьей степенями ГРП и потерей резцового контакта.
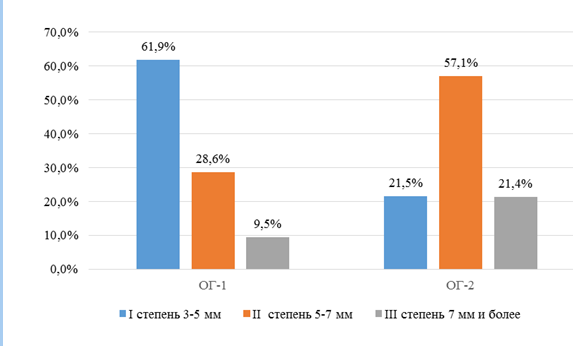
Рис. 1. Глубина резцового перекрытия у взрослых с ГРП
Fig.1. Depth over bite
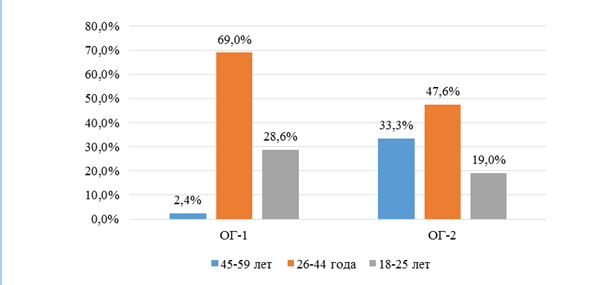
Рис. 2. Распределение пациентов с ГРП по возрасту
Fig.2. Distribution of patients with GRP by age
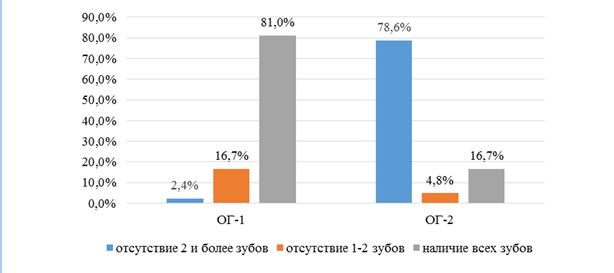
Рис. 3. Распределение пациентов с ГРП по количеству отсутствующих зубов
Fig. 3. Distribution of patients with GRP by the number of missing teeth
 Клинический анализ позволил выделить основные симптомы, которые наблюдались значительно чаще у пациентов ОГ-2 (r = 0,564, р ≤ 0,01), то есть более старшего возраста и с сагиттальной диспропорцией челюстей: неудовлетворительная эстетика лица (42,9 %), травмирование мягких тканей неба и нижней губы (38 %), трудности при пережевывании (85,7 %) и откусывании (23,8 %) пищи, храп (16,7 %) и снижение слуха (4,8 %). В молодом возрасте пациентов ОГ-1 (r = 0,556, р ≤ 0,01) чаще беспокоили эстетика улыбки (40,5 %), шумовые явления ВНЧС (23,8 %), дискомфорт (9,5 %) и болевые ощущения со стороны жевательных и височных мышц, сустава и головы (38 %), ограничение открывания рта (19 %) (рис. 4).
Клинический анализ позволил выделить основные симптомы, которые наблюдались значительно чаще у пациентов ОГ-2 (r = 0,564, р ≤ 0,01), то есть более старшего возраста и с сагиттальной диспропорцией челюстей: неудовлетворительная эстетика лица (42,9 %), травмирование мягких тканей неба и нижней губы (38 %), трудности при пережевывании (85,7 %) и откусывании (23,8 %) пищи, храп (16,7 %) и снижение слуха (4,8 %). В молодом возрасте пациентов ОГ-1 (r = 0,556, р ≤ 0,01) чаще беспокоили эстетика улыбки (40,5 %), шумовые явления ВНЧС (23,8 %), дискомфорт (9,5 %) и болевые ощущения со стороны жевательных и височных мышц, сустава и головы (38 %), ограничение открывания рта (19 %) (рис. 4).
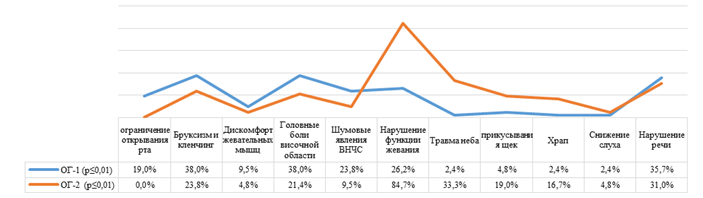
Рис. 4. Признаки декомпенсации зубочелюстной системы при ГРП на основе жалоб пациентов
Fig. 4. Signs of decompensation of the dentoalveolar system in the GRP according to patients ' complaints
По данным фотометрии в ОГ-2 преобладали увеличение выпуклости профиля, уменьшение вертикальных параметров и пропорций лица, в ОГ-1 ― симптомы асимметрии (рис. 5). Гармоничного положения подбородка по вертикали не наблюдалось ни у одного пациента с ГРП.
 |
Признаки |
Параметры лица |
Частота |
|
|
ОГ-1 |
ОГ-2 |
|||
|
Нарушения конфигурации профиля, 60,7 % (р≤0,05) |
Sn-Pg/Pn |
62 |
78 |
|
|
Нарушения положения подбородка, 100 % (р≤0,001) |
Sn-Pg/Gn-C |
78,6 |
76,1 |
|
|
Gn-C/H |
100 |
100 |
||
|
pg-R/N |
83,3 |
100 |
||
|
Нарушения вертикальных параметров лица, 73,6 % (р≤0,05) |
Sn-Gn/C-Gn |
71,4 |
80,4 |
|
|
Izard |
69 |
76,2 |
||
|
SN-Me/GlMe |
83,3 |
83,3 |
||
Рис. 5. Эстетические нарушения у взрослых с ГРП по данным фотометрии
Fig. 5. Aesthetic disorders according to photometry in adults with GRP
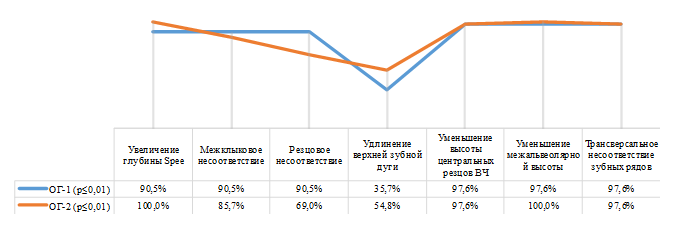
Рис. 6. Нарушения строения зубоальвеолярных дуг при ГРП
Fig. 6. Disorders of the structure of the dental alveolar arches with GRP
В обеих группах при анализе строения и размеров зубоальвеолярных дуг выявлено их трансверсальное и сагиттальное несоотвествие. В ОГ-1, помимо этого, преобладало межклыковое и резцовое несоответствие, в ОГ-2 наблюдали углубление окклюзионной линии в 100 % случаев, а также расширение нижнего зубного ряда в области моляров, что, на наш взгляд, было связано с воздействием языка вследствие уменьшения объема полости рта.
Нарушения функций зубочелюстной системы (ЗЧС) при ГРП у взрослых отразились на состоянии тканей зубов и пародонта (табл. 1), конфигурации лица, привели к еще большему углублению прикуса, что свидетельствовало о саморазрушении ЗЧС при ГРП.
Таблица 1
Внутриротовые признаки повышенной жевательной нагрузки при ГРП
Table 1. Intraoral signs of increased masticatory load in the GRP
|
Признаки |
Локализация |
ОГ-1 |
ОГ-2 |
Р |
|
1. Патологическая стираемость тканей зубов |
Небные бугорки верхних резцов |
100 % |
73,8 % |
р≤0,04 |
|
Режущие края нижних резцов |
97,6 % |
97,6 % |
||
|
Жевательные бугорки боковых зубов |
42,9 % |
64,3 % |
||
|
2. Рецессия десны |
|
90,5 % |
52,4 % |
р>0,73 |
|
3. Вертикальная ступенька |
Между клыками и 1-ми премолярами НЧ |
47,6 % |
47,6 % |
р≤0,05 |
|
4. Повышенная чувствительность зубов |
|
19 % |
23,8 % |
р>0,6 |
|
5. Уменьшение межальвеолярной высоты (индекс Шимбачи) |
В переднем отделе |
97,6 % |
100 % |
р≤0,001 |
На зонограммах ВНЧС при открытом и закрытом рте в ОГ-1 чаще наблюдались асимметричное положение и движение суставных головок и их деформации, а также ограничение подвижности (7,1 %), в ОГ-2 ― гипермобильность сустава и дистальное положение суставных головок (66,7 %) (табл. 2).
Таблица 2
Рентгенологические признаки ВНЧС у взрослых с ГРП
Table 2. Radiographic signs of TMJ in adults with GRP
|
Признаки |
ОГ-1 (р≤0,02) |
ОГ-2 (р≤0,05) |
|
Движение суставных головок |
Асимметричное, затруднено (7,1 %) |
Симметричное, увеличена амплитуда (66,7 %) |
|
Форма суставных поверхностей |
Асимметричные изменения (41,7 %) |
Симметричные изменения (58,3 %) |
|
Положение суставных головок |
Асимметричное (41,7 %) |
Дистальное (58,3 %) |
Результаты
В 94 % случаев у взрослых с ГРП отмечены симптомы разрушения ЗЧС, связанные, на наш взгляд, со смещением нижней челюсти (р≤0,05). Для его выявления диагностически важно проведение функциональных проб, рентгенологического исследования ВНЧС, цефалометрии и фотометрии. Установлено наличие смещения нижней челюсти в 98 % случаев у пациентов с ГРП. При этом дистальное смещение нижней челюсти выявлено чаще в ОГ-2 (р≤0,01), в которой сагиттальная щель между резцами была увеличена. В ОГ-1 (р≤0,05) чаще наблюдались смещение нижней челюсти в сторону и ее дистализация с вертикальной ротацией (рис. 7).
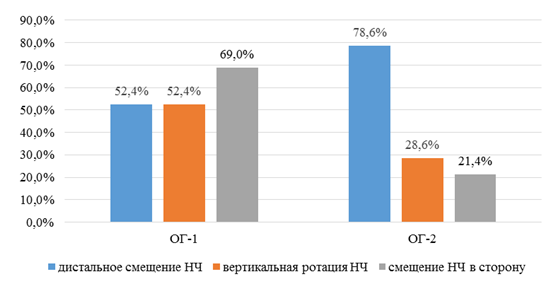
Рис. 7. Виды смещения нижней челюсти у взрослых с ГРП
Fig. 7. The types of MLD in adults with GRP
Детальный клинический анализ направления смещения нижней челюсти и интерпретация функциональных проб позволили выявить специфические симптомы декомпенсации ЗЧС вследствие смещения нижней челюсти.
При дистальном смещении челюсти наиболее значимы следующие симптомы: нарушение функции жевания из-за потери боковых зубов (50 %), травма слизистой оболочки боковой поверхности языка (80,1 %), неба (17,9 %), щек (11,9 %), снижение межальвеолярной высоты (98,8 %). Вследствие перечисленных клинических нарушений развиваются изменения конфигурации лица: птоз мягких тканей дна полости рта («двойной» подбородок) ― 67,8 %, выраженность носогубных и подбородочной складок ― 53,6 %, уменьшение нижней трети лица ― 31 %; деформации зубоальвеолярных дуг в виде зубоальвеолярного удлинения в переднем отделе ― 47,6 %; нарушение функции дыхания, в том числе храп, ― 9,5 %; дисфункциональные расстройства ВНЧС (головные боли в височной области) ― 21,4 %, шумовые явления ВНЧС ― 16,7 %, снижение слуха ― 3,6 %. Эти симптомы чаще встречались в ОГ-2.
При смещении нижней челюсти в сторону у пациентов с ГРП возникает мышечно-суставная дисфункция, которая проявляется такими симптомами декомпенсации ЗЧС, как одностороннее жевание (63,1 %), девиации и дефлексии нижней челюсти (46,4 %), бруксизм и кленчинг (31 %), ограничение открывания рта (19 %). Чаще данные симптомы встречались в ОГ-1. Несимметричная работа жевательных мышц приводит к наклону головы в сторону (76,2 %), асимметрии лица и зубоальвеолярных дуг (58,3 %), деформации окклюзионной плоскости (23,8 %), головным болям в височной области, односторонним шумовым явлениям ВНЧС при открывании рта и другим функциональным нарушениям.
Нарушения эстетики лица, деформации зубоальвеолярных дуг, патологические изменения тканей зубов и пародонта, ВНЧС характеризовали декомпенсацию состояния ЗЧС у взрослых с ГРП и соответствовали направлению смещения нижней челюсти. В ОГ-1 уменьшение амплитуды сагиттальных движений нижней челюсти и ее смещение дистально и в сторону создавали избыточную неравномерную нагрузку на зубочелюстной аппарат и ВНЧС и приводили к дисфункциональным расстройствам. Нарушения, выявленные в ОГ-2, были связаны с увеличением амплитуды движений нижней челюсти и ее дистальным смещением.
Выводы
- При глубоком резцовом перекрытии у взрослых решающее значение в декомпенсации ЗЧС имеет смещение нижней челюсти.
- В развитии смещения нижней челюсти имеют значение трансверсальная диспропорция зубных рядов, сагиттальная диспропорция челюстей, потеря боковых зубов.
- Стираемость зубов, уменьшение межальвеолярной высоты и связанные с ними функциональные и эстетические проблемы являются адаптивными механизмами к смещению нижней челюсти.
1. Alimsky, A. B. (2004). Vozrastnyye izmeneniya zubochelyustnoy sistemy [Age-related changes in the dental system]. Rossiyskiy stomatologicheskiy zhurnal [Russian dental journal], 4, 26-29. (In Russ.)
2. Bimbas, E. S., Patrakov, A., Lipatova, E. V. (2004). Aspekty esteticheskoy reabilitatsii vzroslykh patsiyentov [Aspects of rehabilitation in adults]. Ural'skiy stomatologicheskiy zhurnal [Ural dental journal], 1, 16-19. (In Russ.)
3. Hyoeva, Yu. A., Kirgizova, E. (2007). Korrelyatsionnyy analiz dannykh kompleksnogo psikhofiziologicheskogo obsledovaniya vzroslykh patsiyentov s zubochelyustnymi anomaliyami [Correlation analysis of the data of complex psychophysiological examination of adult patients with dentoalveolar anomalies]. Ortodontiya [Orthodontics], 3, 58-59. (In Russ.)
4. Gubarevka, V. L. (2001). Travmaticheskaya okklyuziya v razvitii parodontal'nykh zabolevaniy [Traumatic occlusion in the development of periodontal diseases]. Materialy VI Mezhdunar.konf. chelyustno-litsevykh khirurgov i stomatologov [Proceedings of the VI Intern.Conf. maxillofacial surgeons and dentists], Sankt-Peterburg, 33. (In Russ.)
5. Dawson, P. E. (2016). Funktsional'naya okklyuziya ot visochno-nizhnechelyustnogo sustava do planirovaniya ulybki [Functional occlusion from TMJ to smile planning]. Prakticheskaya meditsina [Practical medicine], 453-466. (In Russ.)
6. Danilov, M. A., Ishmurzin, P. V. (2017). Diagnostika morfologicheskikh i funktsional'nykh narusheniy pri zubochelyustno-litsevykh anomaliyakh : uchebnoye posobiye [Diagnosis of morphological and functional disorders in dental-facial anomalies: studies. the allowance]. Perm, 140. (In Russ.)
7. Yelistratov, K. I., Antonov, A. A. (2014). Morfologicheskiye i funktsional'nyye osobennosti zubochelyustnoy sistemy u lits s glubokoy reztsovoy dizokklyuziyey [Morphological and functional characteristics of the dentition in individuals with deep tool disocclusions]. Dal'nevostochnyy meditsinskiy zhurnal [Far Eastern medical journal], 3, 62-64. (In Russ.)
8. Zhulev, E. N., Maher Marwan Mohammed Tahsin al Bundakji, Nikolaev, E. Yu. (2008). Stroyeniye sredney zony litsa pri anomaliyakh zubochelyustnoy sistemy [The structure of the midface anomalies of dentoalveolar system]. Nizhegorodskiy meditsinskiy zhurnal [Nizhny Novgorod medical journal], 2 (2), 179-180. (In Russ.)
9. Zagorski, V. A. (2012). Okklyuziya i artikulyatsiya [Occlusion and articulation. Guide]. Moscow : Publishing BINOM, 216. (In Russ.)
10. Iordanishvili, A. K., Yankovsky, V., Serikov, A. A. (2014). Vozrastnyye osobennosti etiologii i klinicheskogo techeniya povyshennoy stirayemosti tverdykh tkaney zubov u vzroslogo cheloveka [Age-related features of the etiology and clinical course of the increased abrasion of hard dental tissues in an adult]. Kurskiy nauchno-prakticheskiy vestnik «Chelovek i yego zdorov'ye» [Kurskiy scientifically-practical Herald "Persons and his health"], 2, 33-40. (In Russ.)
11. Iskhakova, G. R., Bulyakov, R. T., Dubova, O. M., Gerasimov, L. P. (2013). Osobennosti funktsional'nogo sostoyaniya myshts chelyustno-litsevoy oblasti u patsiyentov s glubokoy reztsovoy dizokklyuziyey [Features of the functional state of the muscles of the maxillofacial region in patients with deep incisive disocclusion]. Materialy respublikanskoy nauchno-prakticheskoy konferentsii stomatologov «Aktual'nyye voprosy stomatologii» [Materials of the Republican scientific and practical conference of dentists "Topical issues of dentistry"], Ufa, 81-84. (In Russ.)
12. Klineberg, I., Jagger, R., Antonik, M. M. (2008). Okklyuziya i klinicheskaya praktika [Occlusion and clinical practice]. Moscow : Medpress-inform, 200. (In Russ.)
13. Lebedenko, I. Yu., Antonik, M. M., Kalinin, Yu. A., Dibirov, M. R. (2007). Pol' prostranstvennogo smeshcheniya nizhney chelyusti u patsiyentov s povyshennym stiraniyem zubov [The Role of the spatial displacement of the mandible in patients with an increased abrasion of the teeth]. Materialy nauchno-prakticheskoy konferentsii khirurgov posvyashchennoy 70-letiyu kafedry khirurgicheskikh bolezney i klinicheskoy angiologii MGMSU [Proceedings of scientific-practical conference of surgeons devoted to the 70 anniversary of chair of surgical diseases and clinical angiology MSMSU], 450-452. (In Russ.)
14. Lukashin, V. V., Arsenina, O. I., Matveeva, E. K. (2003). Kliniko-funktsional'noye sostoyaniye zubochelyustnoy sistemy v zavisimosti ot vida i stepeni dizokklyuzii zubnykh ryadov [Clinical and functional state of the dentition depending on the type and degree of dentition disocclusion]. Institut stomatologii [Institute of dentistry], 4, 55-56. (In Russ.)
15. Mannanova, F. F., Iskhakov, I. R., Gizzatullina, F. V., Alsynbaev, G. T., Nasyrov, R. R. (2011). Opredeleniye faktorov riska i ekspress diagnostika zabolevaniy visochno-nizhnechelyustnogo sustava [Determination of risk factors and rapid diagnosis of diseases of the temporomandibular joint]. Sbornik statey nauchno-prakticheskoy konferentsii stomatologov respubliki Bashkortostan [Collection of articles of scientific-practical conference of dentists of the Republic of Bashkortostan], Ufa, 152-155. (In Russ.)
16. Myagkova, N. In., Bimbas, E. S. (2002). Analiz myagkikh tkaney litsa vzroslykh patsiyentov s zubochelyustnymi anomaliyami i deformatsiyami zubnykh ryadov [The analysis of the facial soft tissues of adult patients with dentofacial anomalies and deformations of tooth-rows]. Ortodent-info [Ortodent-info], 4, 37-39. (In Russ.)
17. Persin, L. S., Balls, M. N. (2013). Stomatologiya. Neyrostomatologiya. Disfunktsii zubochelyustnoy sistemy [Dentistry. Neurostomatologic. Dysfunction of the dental system. Textbook]. Moscow : GEOTAR-Media, 360. (In Russ.)
18. Postnikov, M. A., Trunin, D. A., Gabdrafikov, R. R., Pankratova, N. In., Bulycheva, E. A. (2018). Diagnostika disfunktsii VNCHS i planirovaniye kompleksnogo stomatologicheskogo lecheniya na klinicheskom primere [Diagnosis of TMJ dysfunction and planning of complex dental treatment on a clinical example]. Institut stomatologii [Institute of dentistry], 3 (80), 78-81. (In Russ.)
19. Fadeev, R. A., Timchenko, V. V. (2014). Osobennosti stroyeniya litsa u patsiyentov s glubokim prikusom [Features of the structure of the face in patients with deep bite]. Vestnik Novgorodskogo gosudarstvennogo universiteta im. Yaroslava Mudrogo [Bulletin of the Novgorod state University Yaroslav The Wise], 78, 96-101. (In Russ.)
20. Yatsenko, O. I. (2013). Rol' asimmetrii litsa v razvitii funktsional'noy nestabil'nosti visochno-nizhnechelyustnogo sustava u bol'nykh s glubokim reztsovym perekrytiyem [The role of facial asymmetry in the development of functional instability of the temporomandibular joint in patients with deep incisor overlap]. Rossiyskiy stomatologicheskiy zhurnal [Russian dental journal], 1, 45-48. (In Russ.)
21. Bhateja, N. K. et al. (2016). Deep bite malocclusion: exploration of the skeletal and dental factors. Ayub Med Coll Abbottabad, 28 (3), 449-454.
22. El-Dawlatly, M. M, Fayed, M. M., Mostafa, Y. A. (2012). Deep overbite malocclusion: analysis of the underlying components. Am J Orthod Dentofacial Orthop, 142 (4), 473-480.
23. Greene, C. S. (2011). Relationship between occlusion and temporomandibular disorders: Implications for the orthodontist. Am J Orthod Dentofacial Orthop, 139 (1), 11-15.
24. Kanavakis, G., Mehta, N. (2014). The role of occlusal curvatures and maxillary arch dimensions in patients with signs and symptoms of temporomandibular disorders. Angle Orthod, 84 (1), 96-101.
25. Rossetti, A., De Menezes, M., Rosati, R., Ferrario, V. F., Sforza, C. (2013). The role of the golden proportion in the evaluation of facial esthetics. Angle Orthod, 83 (5), 801-808. doi:https://doi.org/10.2319/111812-883.1. Epub 2013 Mar 11.