Ekaterinburg, Ekaterinburg, Russian Federation
Ekaterinburg, Ekaterinburg, Russian Federation
Ekaterinburg, Ekaterinburg, Russian Federation
Subject. The article shows the effectiveness of the author's method of treatment of young children with vascular tumors of the maxillofacial area. The variety of the clinical course of vascular tumors, their localization in the maxillofacial area create difficulties and limit the choice of treatment method. The author's method combines high efficiency, minimally invasiveness, reduction of rehabilitation time and minimal adverse reactions. Objective ― evaluation of the experience of treating vascular tumors of the maxillofacial region in children using a combination method - taking propranolol and hardening. Methodology. The results of the treatment of 120 children with vascular tumors of the maxillofacial area aged 2 months to 2 years have been evaluated. Compared the results in 3 groups of children who were treated by various methods: combined - taking propranolol and hardening (FG); propranolol (HS-1); sclerotherapy method (HS-2). The efficacy of treatment was assessed by changing the volume of formation, the diameter of the supply vessels and the values of the linear velocity of blood flow. Results. According to the results of our clinical study, a group of young children with vascular tumors of the maxillofacial area in cosmetically significant areas that received treatment by the author's method, has demonstrated its effectiveness. A significant amount of regression was achieved (2.5 times) compared with the comparison groups. According to the ultrasound, the reduction in the diameter of the supply vessels and the linear velocity of blood flow reached zero after 6 months after the start of treatment, faster than in the comparison groups Conclusions. The use of the combined treatment - taking propranolol and hardening - is effective in treating children with vascular tumors of the maxillofacial area, reduces the treatment time and reduces the risk and degree of complications.
vascular tumors, maxillofacial region, propranolol, combined treatment of hemangiomas
Введение
По данным литературы, к настоящему времени для лечения гемангиом у детей используется множество различных методов [1, 2, 9, 12, 14―16, 23]. Один из традиционных ― склерозирующая терапия. Методика основывается на действии активного вещества, что приводит к облитерации гемангиомы [4, 8, 21]. Недостатки метода: число сеансов (до 10), болезненность, риск инфицирования участков, подвергшихся обработке [3]. За последнее десятилетие получил распространение способ лечения сосудистых опухолей (СО) с использованием неселективного β-адреноблокатора ― пропранолола [10, 11, 19, 22]. Однако прием препарата сопровождается развитием побочных эффектов (брадикардии, гипотонии, бронхоспазма, гипогликемиии) из-за необходимости длительного приема. Это ограничивает его применение в детской практике [5, 6, 8, 10, 12, 16, 17, 20, 23, 25].
Разработка новых малоинвазивных и эффективных методик лечения остается актуальной.
Цель работы ― оценка опыта лечения детей с сосудистыми опухолями челюстно-лицевой области при комбинированном использовании приема пропранолола и метода склерозирования.
Материал и методы исследования
Представлены результаты лечения 120 детей с сосудистыми опухолями челюстно-лицевой области (ЧЛО) в возрасте от 2 месяцев до 2 лет. В зависимости от метода лечения дети были разделены на три клинические группы по 40 детей каждая.
В основной группе (ОГ) применялся авторский способ лечения, включающий пероральный прием пропранолола в комбинации со склеротерапией (патент на изобретение № 2615284 от 4 апреля 2017 г. «Способ лечения инфантильных гемангиом челюстно-лицевой области у детей»). Неселективный β-адреноблокатор (пропранолол) назначали в начальной дозе 1 мг/кг в сутки, которая делилась на 3 приема. При адекватной переносимости ее повышали на 3-й (1,5 мг/кг в сутки) и 5-й (2 мг/кг в сутки) день от начала лечения. Мы использовали более медленное повышение дозы препарата (3-4 недели), чем рекомендуется в литературных источниках [2]. Это позволило осуществлять лечение амбулаторно. Дополнительно проводились три сеанса склерозирования СО по методике Агапова В.С. (смесь ледяного 70 % этилового спирта в растворе 2 % лидокаина в соотношении 2:1) с периодичностью 1 раз в 2-3 дня с интервалом 3-4 дня. Количество склерозанта определялось площадью СО — по 0,1 мл спирта на 1 см2 гемангиомы. После введения препарата накладывали давящую повязку. Курс склерозирования повторяли 1 раз в месяц до регресса образования.
В группе сравнения-1 (ГС-1) применяли способ лечения с использованием неселективного β-адреноблокатора (пропранолола) по той же схеме, как в ОГ, но без склерозирования.
В группе сравнения-2 (ГС-2) использовали способ склерозирования тканей СО по той же методике, как в основной группе, но без применения пропранолола.
Выбор метода лечения основывался на клинических данных.
Критерии включения пациентов в ОГ (лечение комбинированным методом): единичные или множественные гемангиомы (более двух независимых элементов) ЧЛО или других частей тела; гемангиомы сложной анатомической локализации (околоротовая, окологлазничная, надключичная, подчелюстная, полость рта), за исключением области слюнных желез, зева, миндалин, глотки, глазницы, век, языка, слизистой оболочки носа, слуховых проходов; СО с быстропрогрессирующим ростом; диаметр СО ― до 3-4 см; возраст ребенка ― от 2-х месяцев; масса тела ― от 2500 грамм.
Критерии включения пациентов в ГС-1 (лечение пропранололом): единичные или несколько СО ЧЛО, независимо от размеров; гемангиомы сложной анатомической локализации, включая слюнные железы, зев, миндалины, глотку, глазницу, веки, язык, слизистую оболочку носа, слуховые проходы; прогрессирующий рост (увеличение площади поражения в 1,5 раза за одну неделю); возраст ― от 2-х месяцев; масса тела ― от 2500 грамм.
Критерии включения в ГС-2 (лечение методом склерозирования): единичные гемангиомы ЧЛО; быстропрогрессирующий рост СО; диаметр ― не более 2 см; хорошая визуализация на УЗИ; ранний возраст ребенка ― от 1 месяца.
Эффективность оценивали через 1, 3, 6, 12 и 18 месяцев от начала лечения по изменению объема образования, диаметра питающих сосудов и значений линейной скорости кровотока по данным ультразвукового исследования (УЗДГ).
Результаты исследования и их обсуждение
Скорость регресса СО в группах значительно отличалась (рис. 1). Через 1 мес. объем СО уменьшился в ОГ более выраженно ― 22,7 % от первоначального, тогда как в ГС-1 ― 15,9 %, а в ГС-2 ― 15,6. В ОГ через 6 мес. средний объем СО достиг нулевого значения, в ГС-1 к 6 мес. лечения средний объем опухоли уменьшился на 60 %, а в ГС-2 ― на 80. Нулевое значение в ГС-1 достигнуто к 18 мес., а в ГС-2 ― к 12. Полученные данные свидетельствуют об эффективности комбинации склерозирования СО и приема пропранолола.
Рис. 1. Изменение среднего объема сосудистой опухоли на этапах лечения, см3
Fig. 1. Changes in the average volume of a vascular tumor during treatment, cm3
Изменения диаметра питающих сосудов и значения линейной скорости кровотока в процессе лечения представлены на рис. 2, 3.
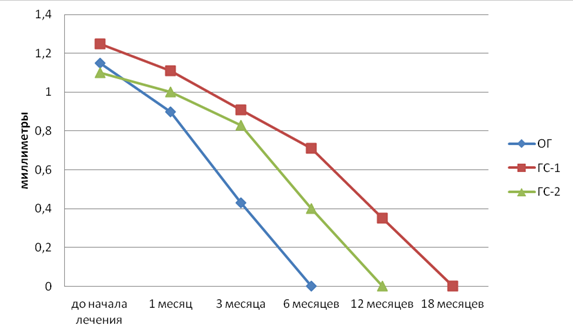
Рис. 2. Изменение среднего диаметра питающих сосудов на этапах лечения, мм
Fig. 2. The change in the average diameter of the supply vessels during treatment, mm
Сравнение диаметра питающих сосудов показало превосходящие результаты в ОГ по сравнению с ГС-1 и ГС-2. Нулевое значение диаметра в ОГ было достигнуто через 6 мес., тогда как в ГС-1 ― через 18, а в ГС-2 ― через 12.
Скорость кровотока в питающих сосудах изменялась аналогично изменению диаметра: в ОГ нулевое значение скорости было через 6 мес., в ГС-1 ― через 18, в ГС-2 ― через 12.
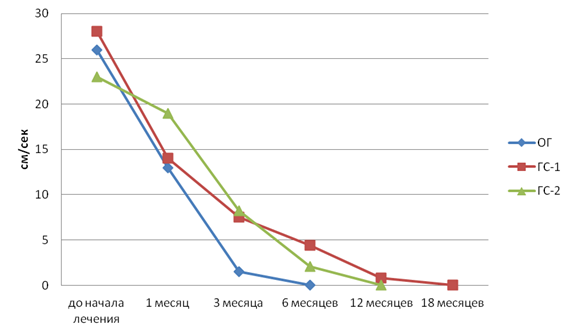
Рис. 3. Изменение средней скорости кровотока на этапах лечения, см/с
Fig. 3. The change in the average blood flow velocity at the stages of treatment, cm/s
Изменения гемодинамических параметров показали, что уже через 1 мес. во всех группах остановился рост СО, но при использовании авторского метода лечения (ОГ) этот процесс протекал быстрее, что позволяет говорить о его более выраженном эффекте. Уменьшение СО, снижение интенсивности цвета и плотности опухоли демонстрирует клинический пример лечения ребенка авторским методом (рис. 4).
А Б В Г
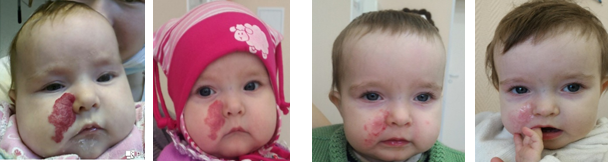
Рис. 4. Пациентка Б. Кавернозная гемангиома щечной и подглазничной областей справа. Способ лечения: комбинированное использование приема пропранолола и метода склерозирования. Срок лечения: 6 мес. А ― до лечения (возраст 3,5 мес.); Б ― 1,5 мес. от начала лечения; В ― 5 мес. от начала лечения; Г ― 6 мес. от начала, лечение закончено
Fig. 4. Patient B. Cavernous hemangioma of the buccal and infraorbital regions on the right. Method of treatment: a combination of taking propranolol and hardening. Duration of treatment: 6 months. A ― before treatment (age 3,5 months); B ― 1,5 months from the start of treatment; C ― 5 months from the start of treatment; D ― 6 months from the beginning, the treatment is over
Общесоматические осложнения наблюдались у детей, принимавших пропранолол (в ГС-1 ― у 55 %, в ОГ ― у 10), что потребовало корректировки дозы препарата. В ГС-1 в 47,5, а в ОГ в 5 % случаев наблюдалась умеренная брадикардия, снижение АД отмечено в ГС-1 (в 15 % случаев). Нами замечено, что в течение месяца после достижения эффективной дозы препарата гемодинамика стабилизируется, достигая исходного уровня.
В единичных случаях наблюдались эпизоды вялости ребенка, гипергликемия, диарея, беспокойство, повышение уровня аланинаминотрансферазы (в 1,5 раза от верхней границы нормы), которые устранялись коррекцией дозы препарата.
Местные осложнения возникали при склерозирвании СО: в 35 % случаев в ГС-2 и в 7,5 % в ОГ наблюдалось формирование грубого гипертрофического рубца; в 77,5 % случаев в ГС-2 и в 5 % в ОГ ― воспаление, эрозирование и изъязвление поверхности гемангиомы.
Значимость показателей осложнений при поочередном сравнении ОГ с ГС-1 и ГС-2 (р ≥ 0,05) свидетельствует, что осложнения являются не прогнозируемыми.
Оценка эффективности лечения проведена по показателю завершенности лечения. Полный регресс СО с замещением на соединительную ткань в ОГ получен в 100 % случаев, достигнуто полное выздоровление. В группах сравнения в 25 случаях потребовалось применение другой методики лечения, так как регресс был неполным, то есть образование остановилось в росте, но не произошло полного замещения ткани опухоли.
В ГС-1 хороший результат был достигнут у 75 % пациентов, у 25 % после лечения сохранялся сосудистый рисунок в виде резидуальных телеангиоэктазий. Для лучшего косметического и клинического эффекта в этих случаях проведена лазерная или криодеструкция.
В ГС-2 полный регресс наступил у 62,5 % детей, остальным также потребовались дополнительные вмешательства.
Наблюдение за пациентами после лечения в течение 3 лет выявило рецидив СО в 15 % случаев в ГС-1, в 5 % ― в ГС-2. В ОГ рецидивы не наблюдались.
Выводы
Полученные результаты исследования позволили сделать вывод о том, что лечение детей раннего возраста с единичными и множественными СО ЧЛО в косметически значимых зонах комбинированным способом с использованием приема пропранолола и метода склерозирования имеет преимущества над традиционными методами лечения, позволяет достичь полный регресс СО, сократить сроки лечения и снизить риск осложнений.
1. Butorina, A. V., Shafranov, V. V. (1996). K voprosu o vybore metoda lecheniya gemangiom u detey [On the choice of the method of treatment of hemangiomas in children]. 50 let detskoy khirurgii Tomskoy oblasti : sbornik nauchnykh trudov [50 years of pediatric surgery of the Tomsk region. Collection of scientific papers], Tomsk, 44-47. (In Russ.)
2. Butorina, A. V., Polyaev, Yu. A. (2001). Novyye tekhnologii v lechenii gemangiom kozhi u detey [New technologies in the treatment of skin hemangiomas in children]. Detskaya bol'nitsa [Children's Hospital], 1. 44-48. (In Russ.)
3. Butorina, A. V. (1999). Sovremennoye lecheniye gemangiom u detey [Modern treatment of hemangiomas in children]. Lechashchiy vrach [The attending physician], 5, 61-64. (In Russ.)
4. Kondrashin, N. I. (1959). Lecheniye gemangiom u detey in"yektsiyami spirta [Treatment of hemangiomas in children with alcohol injections]. Voprosy onkologii [Questions of Oncology], 5, 591-594. (In Russ.)
5. Novyy vzglyad na lechenie infantil'nyh gemangiom (sosudistyh giperplaziy) / N. P. Kotlukova, V. V. Roginskiy, M. Yu. Timofeeva [i dr.] // Pediatriya. - 2012. - № 6. - S. 91.
6. Kucherov, Yu. I., Zhirkova, Yu. V., Rekhviashvili, M. G., Moskvitina, L. N., Shoporev, D. L. (2014). Ispol'zovaniye propranolola dlya lecheniya oslozhnennykh form gemangiomy u detey [Use of propranolol for the treatment of complicated forms of hemangioma in children]. Pediatricheskaya farmakologiya [Pediatric Pharmacology], 11, 6-50. (In Russ.)
7. Markina, N. V. (2008). Lecheniye obshirnykh kombinirovannykh gemangiom i gemangiom slozhnoy anatomicheskoy lokalizatsii u detey s primeneniyem metoda odnomomentnogo sklerozirovaniya i kriodestruktsii [Treatment of extensive combined hemangiomas and hemangiomas of complex anatomical localization in children using the method of single-stage sclerosis and cryodestruction: dis. cand. med. sciences]. 14.00.35, Barnaul. (In Russ.)
8. Mirolyubov, L. M., Nurmeeva, A. R., Nurmeev, I. N., Osipov, D. V., Sabirov, D. R. (2013). Medikamentoznoye lecheniye gemangiom u detey [Drug treatment of hemangiomas in children]. Prakticheskaya meditsina [Practical medicine], 6 (75), 127-129. (In Russ.)
9. Podlyashuk, E. L. (2008). Luchevoye lecheniye gemangiom naruzhnykh pokrovov u detey [Radiation treatment of hemangiomas of the integument in children]. Radiologiya-praktika [Radiology-practice], 1, 41-47. (In Russ.)
10. Polyaev, Yu. A., Postnikov, S. S., Mylnikov, A. A., Garbuzov, R. V., Narbutov, A. G. (2012). Novyye vozmozhnosti v lechenii infantil'nykh gemangiom s pomoshch'yu propranolola [New opportunities in the treatment of infantile hemangiomas using propranolol]. Prakticheskaya meditsina [Practical medicine], 1, 8 (64). (In Russ.)
11. Roginsky, V. V., Repin E. A., Kotlukova, N. P., et al. (2012). Taktika lecheniya detey s sosudistymi giperplaziyami (t.n. detskimi i vrozhdennymi gemangiomami) v chelyustno-litsevoy oblasti : obzor literatury i rezul'taty sobstvennykh issledovaniy [Tactics of treatment of children with vascular hyperplasia (so-called children and congenital hemangiomas) in the maxillofacial area: a review of the literature and the results of their own research]. Stomatologiya. Spetsial'nyy vypusk [Dentistry. Special issue], 17-41. (In Russ.)
12. Senatorova, A. S., Potter, M. A., Horror, A. I. et al. (2013). Innovatsionnyye tekhnologii v lechenii gemangiom u detey [Innovative technologies in the treatment of hemangiomas in children]. Dityachiy líkar [Children Likar], 3, 5-9. (In Russ.)
13. Aletaha, M. et al. (2012). Successful treatment of orbital hemangioma with propranolol in a 5-year-old girl. Orbit, 31 (1), 18-20.
14. Brooks, M. (2012). For Propranolol in infantile Hemangioma, only ‘Provisional’/guidelines available. Medscape medical news. URL : http://www.medscape.com/viewarticle/776692. (08.01. 2013).
15. Bruckner, A. L., Frieden, I. J. (2003). Hemangiomas of infancy. J. Fm. Acad. Dermatol, 48, 477-493.
16. Drolet. B. F., Frommelt, P. C., Chamlin, S. L. (2013). Invitation and use of propranolol for infantile hemangioma: report of consensus conference. Pediatrics, 131, 128-140.
17. Gajbhiye, V. et al. (2011). Role of propranolol in hemangiomas. J. Indian Assoc. Pediatr. Surg, 16 (4), 173-174.
18. Guldbakke, K. K. et al. (2010). Propranolol used in treatment of infantile hemangioma. Tidsskr Nor Laegeforen, 130 (18), 1822-1824.
19. Leaute-Labreze, C., Dumas de la Roque, E., Hubiche, T. et al. (2008). Propranolol for Severe Hemangiomas of Infancy. New England Journal of Medicine, 358 (24), 2649-2651.
20. Li, Y. C. et al. (2010). Successful treatment of infantile haemangiomas of the orbit with propranolol. Clin. Experiment. Ophthalmol, 38 (6), 554-559.
21. Norrell, H. A. (1970). Aclinicopathologie analysis of cryohypophysectomy in patients with advanced cancer. Cancer, 25, 1050-1060.
22. Sans, V., de la Roque, E. D., Berge, J. et al. (2009). Propranolol for severe infantile hemangiomas: Follow-up report. Pediatrics, 124 (3), 423-431.
23. Spiteri Cornish, K., Reddy, A. R. (2011). The use of propranolol in the management of periocular capillary haemangioma - a systematic review. Eye (Lond), 25 (10), 1277-1283.
24. Zheng, J. W., Wang, Y. A., Zhou, G. Y. (2007). Head and neck hemangiomas: how and when to treat. Shanghai Kou Qiang Yi Xue, 16, 4, 337-342.
25. Zvulunov, A., McCuaig, C., Frieden, I. J. (2011). Oral propranolol therapy for infantile hemangiomas beyond the proliferation phase: a multicenter retrospective study. Pediatr Dermatol, 28, 94-98.
26. Kotlukova, N. P., Roginsky, V. V., Timofeev, M. Yu. et al. (2012). Novyy vzglyad na lecheniye infantil'nykh gemangiom (sosudistykh giperplaziy) [A new look at the treatment of infantile hemangiomas (vascular hyperplasia)]. Pediatriya [Pediatrics], 6, 91. (In Russ.)